Soins et approches thérapeutiques
Les douleurs sciatiques peuvent également être influencées par des facteurs psychologiques, en plus des causes somatiques. D’un point de vue psychosomatique, la douleur sciatique peut être exacerbée ou même déclenchée par des facteurs émotionnels ou psychologiques.
Voici quelques arguments qui expliquent l’influence de ces aspects sur la sciatique :
Stress et tension musculaire
Lien psychologique : Le stress chronique peut provoquer une tension musculaire excessive, en particulier dans la région du dos et des fesses. Cette tension musculaire constante peut entraîner une compression du nerf sciatique ou amplifier une douleur déjà existante. – Argument : Lorsque le corps est sous stress, les muscles se contractent involontairement, ce qui peut provoquer une pression sur les nerfs et exacerber des douleurs existantes. Les personnes qui vivent sous un stress constant ont tendance à maintenir des postures rigides, ce qui peut contribuer à des douleurs chroniques, y compris la sciatique.
Anxiété et hypersensibilité à la douleur
Lien psychologique : Les personnes souffrant d’anxiété peuvent être plus sensibles à la douleur. L’anxiété augmente l’activation du système nerveux, ce qui peut amplifier les signaux de douleur provenant du nerf sciatique. – Argument : L’anxiété peut augmenter la vigilance corporelle, et donc la personne devient plus consciente de sensations physiques qui, autrement, passeraient inaperçues. Cela crée une amplification des sensations douloureuses, ce qui aggrave l’expérience de la douleur sciatique, même en l’absence de facteurs physiques majeurs.
Dépression et perception de la douleur
Lien psychologique : La dépression est souvent associée à une perception accrue de la douleur, car elle altère la manière dont le cerveau traite les signaux douloureux. De plus, les personnes déprimées ont souvent une posture affaissée, ce qui peut contribuer à des problèmes de dos, augmentant ainsi le risque de douleurs sciatiques. – Argument : Les individus dépressifs ont tendance à avoir une tolérance réduite à la douleur, ce qui peut faire apparaître une sciatique déjà présente comme plus intense. De plus, la perte d’intérêt pour les activités physiques chez les personnes dépressives peut entraîner un affaiblissement des muscles stabilisateurs du dos, aggravant ainsi la douleur sciatique.
Colère et frustration refoulées
Lien psychologique : Des émotions telles que la colère, la frustration ou des ressentiments non exprimés peuvent se manifester physiquement. Certaines théories psychosomatiques, comme celle développée par le Dr. John Sarno, suggèrent que des émotions refoulées, notamment la colère, peuvent provoquer des douleurs physiques, y compris la sciatique. – Argument : Selon cette perspective, la douleur sciatique pourrait être une sorte de « dérivation » émotionnelle. L’esprit détournerait des émotions difficiles à gérer en les transformant en douleur physique, détournant ainsi l’attention de l’individu des conflits émotionnels sous-jacents. Dans ce contexte, la sciatique devient un moyen inconscient de « gérer » des émotions difficiles.
Croyances et attitudes face à la douleur
Lien psychologique : Les croyances et les attitudes d’une personne face à la douleur peuvent influencer la manière dont elle perçoit et réagit à une douleur sciatique. Par exemple, une personne qui croit que sa douleur est un signe de dégénérescence grave peut la percevoir comme plus invalidante. – Argument : Des pensées catastrophiques ou des croyances négatives sur la douleur (comme le fait de penser que la douleur sciatique est un signe de dommages irréparables) peuvent augmenter le niveau de douleur ressenti. Ce phénomène est bien documenté dans la recherche sur la douleur chronique : plus une personne est anxieuse ou préoccupée par sa douleur, plus celle-ci est perçue comme intense.
Somatisation des conflits émotionnels
Lien psychologique : La somatisation désigne le processus par lequel des conflits ou des tensions émotionnelles se transforment en symptômes physiques. Dans le cas de la sciatique, des tensions émotionnelles non résolues peuvent se manifester par une douleur dans le bas du dos ou la jambe. – Argument : Lorsqu’une personne ne parvient pas à exprimer ses émotions ou à résoudre ses conflits psychologiques, son corps peut réagir en générant des douleurs physiques comme la sciatique. Ce phénomène montre que le corps et l’esprit sont profondément interconnectés, et que des tensions émotionnelles peuvent avoir des effets physiques tangibles.
Problèmes relationnels et responsabilités écrasantes
Lien psychologique : Certaines théories psychosomatiques avancent que la sciatique peut être liée à une surcharge de responsabilités ou à des difficultés relationnelles. Le bas du dos, symboliquement, est perçu comme la partie du corps qui porte « le poids » des responsabilités. – Argument : Une personne confrontée à des pressions familiales, professionnelles ou relationnelles intenses peut développer des tensions dans la région lombaire, qui finissent par irriter le nerf sciatique. La douleur sciatique peut alors être une manifestation physique d’un sentiment d’être « écrasé » par des responsabilités trop lourdes. Conclusion : Bien que les causes somatiques de la sciatique soient réelles et importantes, il est essentiel de reconnaître l’impact potentiel des facteurs psychologiques sur l’intensité et la chronicité de la douleur. Le stress, l’anxiété, la dépression, et d’autres conflits émotionnels peuvent amplifier ou même déclencher une douleur sciatique. Ainsi, une approche holistique, qui inclut à la fois le traitement des causes physiques et la gestion des aspects psychologiques, peut s’avérer plus efficace dans le traitement de la sciatique.
Un problème de posture peut avoir plusieurs origines, liées à des facteurs physiques, environnementaux, psychologiques ou bien liés a la naissance ouavec un facteur congénital.
Voici quelques-unes des causes principales :
Mauvaise ergonomie :
Position assise prolongée : Travailler sur un bureau mal ajusté ou sur un siège non ergonomique peut entraîner des déséquilibres posturaux. Par exemple, un écran d’ordinateur trop bas ou une chaise qui ne soutient pas correctement le dos ajouté au stress peuvent provoquer une courbure excessive de la colonne vertébrale.
Utilisation prolongée du téléphone : Regarder vers le bas pour consulter son téléphone pendant de longues périodes peut entraîner des problèmes de posture (notamment une « cyphose » cervicale).
Faiblesse ou déséquilibre musculaire :
Faiblesse des muscles du tronc : Si les muscles abdominaux ou lombaires ne sont pas assez forts, le corps peut avoir du mal à maintenir une posture droite. – Déséquilibres musculaires : Des muscles tendus ou raccourcis (comme les ischio-jambiers ou les muscles du cou) peuvent entraîner une mauvaise répartition des tensions, provoquant une mauvaise posture.
Blessures ou douleurs chroniques :
Traumatismes : Une blessure, même ancienne, peut entraîner une compensation corporelle qui modifie la posture (par exemple, boiterie après une blessure à la cheville). – Douleurs chroniques : Des douleurs au dos, au cou ou aux articulations peuvent pousser à adopter des positions compensatoires qui altèrent la posture à long terme.
Habitudes de mouvement :
Mauvaise habitude de position : Par exemple, croiser les jambes en permanence ou se tenir de manière asymétrique (penché d’un côté) peut, à long terme, déséquilibrer la posture.
Facteurs psychologiques :
Stress ou anxiété : Ces émotions peuvent provoquer des tensions musculaires, en particulier au niveau du cou, des épaules et du dos, ce qui affecte la posture. – Estime de soi et attitude corporelle : Certaines personnes peuvent inconsciemment adopter une posture voûtée ou recroquevillée, liée à un manque de confiance en elles.
Vieillissement ou problèmes de santé :
Dégénérescence articulaire : Avec l’âge, l’usure des articulations (comme l’arthrose) peut altérer la posture. – Conditions médicales : Des maladies comme la scoliose, la cyphose ou l’hyperlordose affectent directement l’alignement de la colonne vertébrale.
Traiter un problème de posture passe souvent par l’identification de sa cause sous-jacente, ainsi que par des ajustements ergonomiques, des exercices de renforcement musculaire, ou, dans certains cas, une prise en charge de modification des troubles Musculosquelettiques.
Le facteur naissance, en tant que cause potentielle de problèmes de posture, mérite une analyse approfondie, car il peut être lié à des anomalies ou des particularités congénitales qui affectent le développement du squelette, des muscles, ou du système nerveux dès la naissance.
Ces conditions, souvent présentes dès le jeune âge, peuvent évoluer au fil du temps si elles ne sont pas diagnostiquées et prises en charge.
Voici une exploration plus détaillée de ce facteur :
Malformations congénitales : Certaines malformations osseuses et articulaires peuvent être présentes dès la naissance et affecter directement la posture : – Scoliose congénitale : Une déformation de la colonne vertébrale présente dès la naissance. Dans ce cas, les vertèbres ne se forment pas correctement ou ne s’alignent pas correctement, provoquant une courbure latérale de la colonne. Cette courbure affecte non seulement la posture mais peut également entraîner des douleurs et des limitations de mouvement.
Torticolis congénital : Cette condition, où les muscles du cou sont contractés ou raccourcis d’un côté, amène le nourrisson à incliner sa tête dans une position asymétrique, provoquant une posture déséquilibrée dès les premiers mois de vie. – Dysplasie de la hanche : Il s’agit d’une mauvaise formation de l’articulation de la hanche qui peut influencer la manière dont un enfant se tient debout et marche, et donc affecter la posture sur le long terme.
Problèmes neuromusculaires congénitaux :
Des conditions qui affectent la coordination entre le système nerveux et les muscles peuvent influencer la posture dès le plus jeune âge. – Paralysie cérébrale : Une condition causée par une lésion cérébrale qui se produit avant, pendant ou peu après la naissance, affecte la motricité, le tonus musculaire et la posture. Les enfants atteints de paralysie cérébrale peuvent développer des postures anormales en raison de muscles trop tendus ou trop relâchés.
Syndromes génétiques : Certains syndromes, comme le syndrome de Marfan, affectent la structure et la flexibilité des tissus conjonctifs, provoquant des déformations du squelette telles qu’une cyphose ou une lordose (courbures anormales de la colonne vertébrale).
Influence des traumas à la naissance :
Des traumatismes survenus lors de l’accouchement peuvent avoir un impact sur la posture future d’un individu. – Fractures ou luxations : Des complications à la naissance, comme une fracture de la clavicule ou une luxation de l’épaule, peuvent entraîner des adaptations posturales durant la guérison. Si ces blessures ne sont pas correctement traitées, elles peuvent laisser des séquelles sur la posture à long terme. – Asphyxie néonatale : Une diminution de l’oxygène au cerveau pendant la naissance peut provoquer des lésions neurologiques, influençant les capacités motrices de l’enfant et donc sa posture.
Facteurs environnementaux post-naissance :
Bien que non directement liés à la naissance elle-même, des facteurs liés aux premiers mois ou années de vie peuvent affecter la posture, notamment : – Conditions de couchage ou portage : Un mauvais soutien de la tête ou de la colonne vertébrale pendant les premières semaines de vie, lors du couchage ou du portage, peut influencer le développement des courbes naturelles de la colonne vertébrale, affectant ainsi la posture. – Plagiocéphalie positionnelle : Cette condition, où la tête d’un nourrisson prend une forme aplatie en raison d’une pression prolongée sur une partie du crâne (généralement causée par des positions de sommeil répétitives), peut également avoir un impact sur le développement postural et l’alignement de la colonne vertébrale.
Hérédité et facteurs génétiques :
Certaines conditions posturales peuvent avoir une composante héréditaire. Si un parent ou un membre de la famille souffre d’une condition comme la scoliose ou la dysplasie de la hanche, il y a plus de chances que l’enfant naisse avec une prédisposition à ces mêmes problèmes. Par exemple, dans certains cas de scoliose idiopathique (cause inconnue), il a été observé des antécédents familiaux suggérant une origine génétique.
Conclusion : Les problèmes de posture liés à la naissance peuvent être causés par des facteurs physiques directs (malformations congénitales, troubles neuromusculaires), des traumatismes périnataux, ou des facteurs génétiques. Ces conditions, souvent détectées dès l’enfance, peuvent nécessiter une intervention précoce pour éviter des complications posturales à long terme.
Vous êtes un athlètes confirmé ou débutent, vous avez des questions de prévention des blessures, vous voulez améliorer vos performances, sortir de douleurs chroniques, progresser tranquillement ou gérer vos récupération, développer une stratégie anti-blessures. Un suivi en collaboration avec d’autres professionnels de santé, spécialistes, médecine du sport podologues, nutritionnistes, kiné du sport, kinésiologues, Hypnothérapeutes vous sera adressé en fonction de vos besoins et de progression nécessaire.
Traiter diverses affections articulaires, telles que l’arthrite, en améliorant la mobilité et la fonction des articulations. Trouver les chaines de dysfonction compensatoires.
Certaines personnes atteintes d’endométriose peuvent recourir à l’ostéopathie pour soulager les douleurs pelviennes notamment pour des traitement sur les fascia au niveau intra-pelvien appareille urogenital par voie externe, viscéral et apporter une meilleur mobilités des tissus dans la zone enflammée et prise par l’endomètre, et compléter le traitement médical. Cependant il est important de consulter un professionnel de la santé pour discuter des options de traitement appropriées.
Cela comprend le syndrome du côlon irritable (SCI), la constipation, les brûlures d’estomac et d’autres problèmes digestifs.
En travaillant sur la détente musculaire et en aidant à réduire le stress, l’ostéopathie peut contribuer à améliorer le bien-être émotionnel. Relâche globale et réinitialisation du système nerveux stimulation du MRP liquide céphalo-rachidien
L’ostéopathie peut aider à améliorer la respiration en travaillant sur la mobilité de la cage thoracique, ce qui peut bénéficier aux personnes atteintes d’asthme ou de problèmes respiratoires similaires.
Traiter des problèmes tels que les douleurs pelviennes chroniques, souvent liées à des déséquilibres musculaires ou à des problèmes posturaux.
Les femmes enceintes peuvent bénéficier de l’ostéopathie pour soulager les douleurs lombaires, les douleurs pelviennes et d’autres problèmes liés à la grossesse
Bien que l’ostéopathie ne prétende pas guérir des troubles neurologiques graves, elle peut parfois aider à soulager les symptômes associés, comme les maux de tête et les douleurs nerveuses relâche du système nerveux nerf vague respiration abdominale.
La thérapie manuelle sur les animaux :
une approche douce et efficace
La thérapie manuelle sur les animaux est une approche holistique qui vise à rétablir l’équilibre du corps en mobilisant les structures musculo-squelettiques, viscérales et neurologiques. Inspirée des principes de l’ostéopathie, de la chiropractie et de la kinésithérapie, elle repose sur des manipulations douces adaptées à chaque espèce (chiens, chats, chevaux, bovins, etc.).
Les techniques utilisées incluent des mobilisations articulaires, des manipulations viscérales, des techniques myofasciales et des ajustements posturaux. Le but est d’améliorer la mobilité, d’optimiser la circulation sanguine et lymphatique et de favoriser une meilleure communication entre les différents systèmes du corps (nerveux, musculaire, digestif).
Dans quels cas la thérapie manuelle est bénéfique pour les animaux ?
1. Problèmes musculo-squelettiques
• Raideurs articulaires
• Boiteries sans cause apparente
• Troubles locomoteurs (perte de souplesse, difficultés à se lever)
• Arthrose et douleurs chroniques
2. Pathologies viscérales et troubles digestifs
• Constipation, ballonnements
• Difficultés d’assimilation des aliments
• Séquelles de chirurgie abdominale
3. Troubles neurologiques et du comportement
• Stress, anxiété, hyperactivité
• Troubles de la proprioception
• Perte d’équilibre ou de coordination
4. Suivi du cheval ou du chien de sport
• Préparation et récupération après un effort intense
• Prévention des blessures
• Amélioration des performances et du confort articulaire
5. Accompagnement post-opératoire et rééducation
• Réduction des adhérences post-chirurgicales
• Amélioration de la cicatrisation
• Récupération fonctionnelle après un traumatisme
Cette thérapie non invasive est particulièrement utile en complément des soins vétérinaires classiques. Elle permet d’améliorer la qualité de vie de l’animal en réduisant la douleur et en favorisant un bien-être global.
Il est important de noter que l’ostéopathie est souvent utilisée en complément d’autres approches médicales et ne remplace pas les traitements médicaux conventionnels lorsque cela est nécessaire. Si vous envisagez de consulter un ostéopathe pour un problème de santé spécifique, il est essentiel de discuter de votre situation avec un professionnel de la santé pour déterminer la meilleure approche de traitement.
Soins et Traitements
L’ostéopathie douce propose une gamme de services variés visant à améliorer la santé et le bien-être en utilisant des techniques manuelles spécifiques. Voici quelques-uns des services d’ostéopathie les plus couramment offerts :
Ostéopathie crânienne :
Technique de lecture de la structure cranio-sacré par le GSR et l’établissement d’une carte de symptôme par tension réciproque par technique manuelle douce. Aide à traiter les disjonctions des structures, ainsi que l’utilisation de tests de kinésiologie par questionnement oui/non du corps.

Douleurs lombaires Les douleurs lombaires, également appelées douleurs au bas du dos, sont l’une des raisons les plus courantes pour lesquelles les gens consultent un ostéopathe. L’ostéopathie offre des approches spécifiques pour évaluer, diagnostiquer et traiter les douleurs lombaires. Voici comment un ostéopathe peut aider à soulager les douleurs lombaires :
Évaluation complète : évaluation approfondie de votre condition. Cela peut inclure des questions sur vos antécédents médicaux, votre mode de vie, vos habitudes de travail et d’exercice, ainsi qu’une évaluation physique pour déterminer la source de la douleur.
Diagnostic précis : Une fois que l’environnement est identifié ainsi que la cause possible de vos douleurs lombaires, nous utiliserons des techniques manuelles pour évaluer la mobilité de votre colonne vertébrale, de vos articulations et de vos tissus mous pour affiner le diagnostic.

Harmonisation Énergétique par le MRP : Harmonisation du système autonome parasympathique, pour tout traitement de type choc post traumatique en relation avec un événement psychosomatique ou choc traumatique physique récent ou passé. En effet, suite à un choc, le corps va subir différents verrouillages autonomes pour permettre de fonctionner au quotidien. Il va engrammer cet événement qui ensuite peut ressurgir un certain temps après, en fonction de l’environnement de vie ou d’évènements survenus.
Collaboration interdisciplinaire : Si nécessaire, l’ostéopathe peut travailler en collaboration avec d’autres professionnels de la santé, tels que des médecins ou des kinésithérapeutes, ou psychologues ou autres praticiens de médecine douce pour assurer une approche complète de votre santé.
Il est important de noter que l’ostéopathie est généralement une approche non invasive et sans médicament pour le traitement des douleurs lombaires. Si vous souffrez de douleurs lombaires persistantes, il est conseillé de consulter un professionnel de la santé pour déterminer la meilleure approche de traitement pour vous.
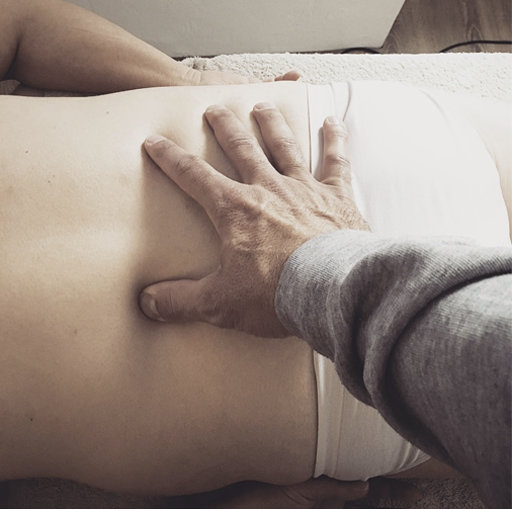
Fasciatherapie
La fasciathérapie est une méthode de thérapie manuelle qui se concentre sur les fascias, qui sont des tissus conjonctifs qui enveloppent les muscles, les os et d’autres structures du corps. Les praticiens en fasciathérapie utilisent des techniques manuelles douces pour évaluer et traiter les fascias. L’équilibre et la mobilité des fascias sont essentiels pour la santé et le bien-être. La fasciathérapie peut être utilisée pour soulager les douleurs musculaires et articulaires, améliorer la mobilité et favoriser la relaxation.
Traitement des douleurs musculo-squelettiques : L’ostéopathie est souvent sollicitée pour le soulagement des douleurs musculaires et articulaires, telles que les douleurs lombaires, les entorses, les tensions musculaires, les tendinites.

Traitement personnalisé : Un plan de traitement personnalisé en fonction de votre diagnostic. Ce plan peut inclure des manipulations douces de la colonne vertébrale et des articulations, des techniques de relâchement musculaire, des étirements, et des conseils sur la posture et l’exercice.
Rétablissement de la mobilité : L’objectif principal du traitement ostéopathique est de rétablir la mobilité normale des structures affectées. Cela peut aider à réduire la douleur, à améliorer la fonction et à favoriser la guérison naturelle du corps.
Éducation du patient : Nous vous conseillerons également sur des ajustements de style de vie, des exercices à domicile et des techniques d’auto-soins pour aider à maintenir les résultats du traitement à long terme.
Prévention : En plus de traiter les douleurs lombaires existantes, l’ostéopathe peut vous donner des conseils pour prévenir de futures douleurs lombaires en améliorant la posture, en renforçant les muscles du dos et en évitant les facteurs de risque.
I am text block. Click edit button to change this text. Lorem ipsum dolor sit amet, consectetur adipiscing elit. Ut elit tellus, luctus nec ullamcorper mattis, pulvinar dapibus leo.

I am text block. Click edit button to change this text. Lorem ipsum dolor sit amet, consectetur adipiscing elit. Ut elit tellus, luctus nec ullamcorper mattis, pulvinar dapibus leo.
